妊娠期の「体重の増えすぎ」「肥満」によるリスクとは? 体重コントロールのコツもご紹介【医師監修】
- 2024年3月9日
- 更新日: 2025年10月7日
- 医療コラム

妊婦健診では毎回ママの体重を測定します。体重が増えてびっくりするママ医師や助産師から体重の指導を受けるママもいることでしょう。なぜ、妊娠期間中はこのように体重の管理を厳しく行うのでしょうか。それには母子の健康にとても大切な理由があるのです。
今回は、妊娠中に体重が増える理由や理想の体重増加の目安体重の増えすぎや太りすぎが及ぼす影響などについて詳しく解説します。体重コントロールのコツについても紹介していますのでぜひ参考にされてくださいね。
1.妊娠中はなぜ体重が増えるの?体重増加の目安とは
お腹のなかの赤ちゃんを健やかに育てるためには妊娠期に起こる体重の増加は自然であり非常に重要です。
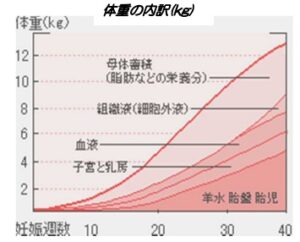
妊娠中に自然に体重が増える理由としては赤ちゃん自身、胎盤、子宮、乳房、血液量、脂肪量などが増えるのが原因です。
注意しないといけないことは
ママの妊娠前の体格によってそれぞれ体重増加の目安が違うということです。
【一般的な妊娠中の体重の内訳】1)
関連記事
2. 妊娠中はどのくらい太っていいの?

妊娠中には自然に体重が増えるようになっていますが
「体重の増えすぎ」「体重の増えなさすぎ」は問題になります。
一概に何キロまで増えたらいいとかはなくその基準は個人によって異なるのです。母子ともに健やかな妊娠生活送り、出産を迎えるためにも、自分の体重の増加の目安を知り体重コントロールしていくことが大切です。
1)自分の体格・BMIを知ろう
BMI(Body Mass Index)とは体格指数のことで、身長と体重によって算出される指標2)です。
まずは、妊娠前の体重から自分のBMIを算出しましょう。
BMI=体重(kg)÷身長(m)÷身長(m)
例)身長160cm、体重50kgの人のBMIは?
50(kg)÷1.6(m)÷1.6(m)=19.5
2)妊娠中の適切な体重増加量を確認しよう
BMIを算出したら、当てはまる体格の基準内の体重増加を目指しましょう。
妊娠中の体重増加指導の目安3)
| 妊娠前の体格*2 | 体重増加量指導の目安 | |
|---|---|---|
| 低体重(やせ) | 18.5未満 | 12~15㎏ |
| 普通体重 | 18.5以上25.0未満 | 10~13㎏ |
| 肥満(1度) | 25.0以上30.0未満 | 7~10㎏ |
| 肥満(2度以上) | 30.0以上 | 個別対応(上限5㎏までが目安) |
*1 「増加量を厳格に指導する根拠は必ずしも十分ではないと認識し,個人差を考慮したゆるやかな指導を心がける.」 産婦人科診療ガイドライン産科編 2020 CQ 010 より
*2 日本肥満学会の肥満度分類に準じた。
※国立研究開発法人医薬基盤・健康・栄養研究所ホームページ『妊娠前からはじめる妊産婦のための食生活指針:妊娠中の適切な体重増加量について』より
3.「肥満」「体重の増えすぎ」「太りすぎ」によるリスクやトラブル

【注意が必要な方】
・妊娠前の体格が肥満に分類される
・目安の体重増加量より体重が増加している
・目安範囲内ではあるがこのままの体重増加が続くと
目安体重量を超える可能性がある
・かかりつけの医師などに体重の注意を受けている
最新の産婦人科診療ガイドライン4)では妊娠中の体重増加について以下に示されています。
【肥満女性】
妊娠高血圧症候群,妊娠糖尿病,帝王切開分娩,巨大児などのリスクが高い
【体重増加量が著しく多い】
巨大児分娩,帝王切開分娩のリスクが高まる
※妊娠前の体格によって推奨体重増加量が異なる
関連記事
1)妊娠高血圧症候群

妊娠20週以降に初めて高血圧を発症するのもので、さまざまな病気の誘因になります。また母体死亡や周産期死亡(赤ちゃんの死亡)、そのほか母児合併症の原因5)にもなります。
以下に代表的な合併症を紹介します。
① 胎児発育不全・胎児機能不全
子宮や胎盤での血液循環が悪くなり赤ちゃんの栄養や酸素が不足するため、赤ちゃんの成長が阻害され(胎児発育不全)低出生体重児が生まれることがあります。
また、赤ちゃんが酸素不足になると胎児の心拍に異常が生じやすくなります(胎児機能不全)。場合によっては帝王切開などが行われ、最悪の場合、胎児がお腹の中で死亡することもあるのです。(子宮内胎児死亡)
② 常位胎盤早期剥離
胎児が生まれる前に胎盤が早期に剥がれる病気です。
これは全ての妊婦の0.5〜1.3%に発生し、妊婦の死亡率は5〜10%、赤ちゃんの死亡率は30〜50%と報告されています。原因は不明ですが発症を予知することもできませんが妊娠高血圧症候群によるものが多いとされています。
③ 子癇
妊娠20週以降に初めてけいれん発作を経験してんかんや二次性けいれんが否定される病態です。
妊娠中、分娩中、分娩後のいずれの時期にも発生する可能性があり子癇が治まらない場合は母子ともに命の危険があります。重症な場合には、脳出血などの合併症が生じることもあります。場合によってはできるだけ早く赤ちゃんをお腹から出してあげることが必要です。
④ HELLP症候群
赤血球の破壊(溶血:英語ではHemolysis)
肝臓の機能の悪化(肝逸脱酵素の上昇:英語ではElevated Liver enzymes)
血小板の減少(英語ではLow Platelet)
を起こす病態で妊娠の後半から産後に発症しやすい病気です。全身の臓器にダメージを受けるため、母子ともに命の危険があります。
関連記事
2)妊娠糖尿病
妊娠中にはじめて発見された糖代謝異常6)で妊娠高血圧症候群、羊水量の異常、肩甲難産、巨大児、児の心臓の肥大などを引き起こすリスクがあります。またこれらが原因で帝王切開の可能性も高くなります。

※国立研究開発法人 国立成育医療研究センター ホームページ『妊娠と妊娠糖尿病』7)より
関連記事
3)帝王切開
ママや赤ちゃんに何らかの問題が起こり経腟分娩を行うことが難しい・危険であると判断された場合に行うお産方法です。一般的には分娩の途中で母体や胎児の健康に危険が及ぶ場合や予め分娩方法を帝王切開にする計画的な場合などに行われます。
帝王切開は安全性が高く母体や胎児の命を救う場合がありますが手術自体にはリスクが伴います。
関連記事
4.「やせ」「体重の増えなさすぎ」「太らなすぎ」も注意

最新の産婦人科診療ガイドライン4)では妊娠中の体重増加について以下に示されています。
【やせ女性】
切迫早産,早産,貧血および低出生体重児分娩のリスクが高い
【著しく少ない(太らなすぎ)】
低出生体重児分娩や早産のリスクが高まる
妊娠中に適切な体重増加が見られない場合、貧血や切迫早産、低出生体重児の出産などのリスクが高まります。近年、日本では低出生体重児の数が増加しており、これらのこどもたちが将来糖尿病や心臓病などの生活習慣病を発症するリスクが高まっていることがわかってきました。
「太りたくない」「太るのが不安」というママもいますが、やせや体重が増えないことでも妊娠中の母子の健康に影響があるため、適切な体重増加を目指しましょう。体重が増えないこと悩まれているママはかかりつけの医師に相談してみましょう。
5.体重コントロールのコツ
妊娠中は運動の制限などもあることから体重のコントロールが難しくなってしまいます。
特に妊娠後期(妊娠8か月以降)や臨月(妊娠10か月)に入るとこれまで以上に体重が増えやすくなります。
妊娠期間中は「ダイエット」という意識ではなくあくまで体重をコントロールするという意識が大切です。出産直前まで、自分の体重を意識してすごしていきましょう。
1)毎日体重測定をしよう
毎日決まった時間帯に体重測定を行い記録をつけましょう。
自分の体重を常に知っておくことでその推移を目に見えてわかるように(見える化)することにより体重コントロールがしやすくなります。現在多くのママが妊娠アプリを使用していると思いますが、アプリの中の機能として体重を記録するものも増えています。毎日の日課としてぜひ活用してくださいね。
2)運動を習慣化しよう

妊娠期間を健康に過ごすためには適度な運動が欠かせません。体重の増加を適切に管理するだけでなく出産時の体力も向上させる助けになります。また、ストレス発散にも効果的です。
妊娠期間中におすすめの運動にはウォーキングやマタニティヨガなどの有酸素運動があります4)。一方で転びやすいスポーツやおなかを圧迫する
おそれのある激しい運動は避けるようにしましょう。
妊娠中の運動は体調に合わせて行うことも大切です。最初に運動を始める際は必ずかかりつけの医師に確認して行いましょう。かかりつけの医師から指示された運動があればその運動を積極的に行うとよいですよ。
関連記事
3) 栄養バランスのとれた食生活を心がけよう

妊娠中の食生活はママだけではなくお腹の中の赤ちゃんの発育にも直接影響します。妊娠期間中はより一層栄養バランスのとれた食事を心がけることが大切です。
妊娠中の体重管理はもちろん妊娠高血圧症候群や妊娠糖尿病などを防ぐためにも塩分・糖分の摂りすぎも気をつけていきましょう。
関連記事
4)便通のコントロールをしよう
妊娠中は便通が悪くなるママも多くなります。お通じがなかなか出ない、ずっとすっきりしない状態が続いている場合はかかりつけの医師に相談し、緩下剤などをうまく使用していきましょう。便通のコントロールをすることは腸内環境の改善も期待できます。
まとめ:妊娠中の体重管理はとても大切
妊娠中は体重が自然に増えてしまうものです。しかし、しっかり管理をしていかないとママだけではなく赤ちゃんの健康に多大な影響を及ぼす可能性があります。妊婦健診で毎回体重測定をするのはママと赤ちゃんの健康状態をしっかり把握するためでもあるのです。
妊婦健診のたびに「体重」ばかり言われて気が滅入るママもいることでしょう。それだけかかりつけの医師は危機感をもって伝えていると思ってくださいね。
妊娠中の体重は母子の命にも関わってくるのです。どうか軽視せず、すごしていただけたらと思います。しかし、ストレスにはなりすぎないよう
ストレス発散もうまく行いながら無理なく楽しくマタニティライフを過ごしてくださいね。
当院では
安心・安全に出産を迎えるために、個別栄養相談、助産師外来、母親学級、マタニティビクスなど多種多様なメニューを設けております。

詳しくはこちら
ガーデンヒルズウィメンズクリニック 各種教室の案内
出典
1) MEDIC MEDICA 『病気がみえるvol10 産科』
2) 国立研究開発法人医薬基盤・健康・栄養研究所ホームページ『妊娠前からはじめる妊産婦のための食生活指針:妊娠中の適切な体重増加量について』
3) 日本産科婦人科学会『妊娠中の体重増加の目安について』
4) 公益社団法人 日本産科婦人科学会 公益社団法人 日本産婦人科医会『産婦人科診療ガイドライン―産科編 2020』
5) 公益社団法人 日本産科婦人科学会ホームページ『妊娠高血圧症候群』
6) 公益社団法人 日本産科婦人科学会ホームページ『妊娠糖尿病』
7) 国立研究開発法人 国立成育医療研究センター ホームページ『妊娠と妊娠糖尿病』
この記事の監修
牛丸敬祥 医療法人 ガーデンヒルズウィメンズクリニック院長

経歴
- 昭和48年 国立長崎大学医学部卒業
- 長崎大学病院産婦人科入局。研修医、医員、助手、講師として勤務。
- 産婦人科医療を約13年間の研修。体外受精に関する卵巣のホルモンの電子顕微鏡的研究
- 医療圏組合五島中央病院産婦人科部長、国立病院 嬉野医療センター産婦人科部長
- 長崎市立長崎市民病院産婦人科医長、産科・婦人科うしまるレディースクリニック院長
- 産婦人科の他に麻酔科、小児科の医局での研修
- 産婦人科医になって51年、35,000例以上の出産、28,000例の硬膜外麻酔による無痛分娩を経験しています。









