妊娠中に高血圧になる「妊娠高血圧症候群」(妊娠中毒症)とは【医師監修】
- 2024年5月4日
- 更新日: 2025年11月28日
- 医療コラム

妊娠高血圧症候群は妊娠合併症の中でもよくみられる病気のひとつですが、母子ともにリスクを高めるこわい病気でもあります。
今回は妊娠高血圧症候群のことについて詳しく説明します。
母子のリスクや、なりやすい人についても詳しく解説してしていますのでぜひ参考にしてください。
1.妊娠高血圧症候群とは?いつからいつまで?診断基準とは
妊娠高血圧症候群とは妊娠時に高血圧を発症した場合を指します。かつては妊娠中毒症ともよばれていましたが、現在はより詳細に病態を分類するようになりました。
この病気は、妊婦さん約20人に1人の割合で起こり、妊娠34週未満で発症した早発型の場合は重症化しやすいため注意が必要です。
また、産後しばらくしてから発症する場合もあるため、妊娠中はもちろん産後も血圧変化には十分注意が必要になります。
【診断基準や血圧の数値1)】
高血圧合併妊娠:妊娠前から高血圧を認める、または妊娠20週までに高血圧を認める
妊娠高血圧症:妊娠20週以降に高血圧のみ発症する
妊娠高血圧腎症::妊娠20週以降に高血圧と蛋白尿を認める
血圧測定値は家庭内と診療室内では高血圧の数値の基準が異なります2)。自分で普段の血圧を把握しておくことは大切ですが、数値に違いがあるので注意しましょう。
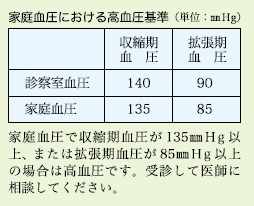
※国立研究開発法人 国立成育医療研究センター「妊娠と高血圧」より
2.妊娠高血圧症候群の症状・治療

1)症状
妊娠高血圧症候群は症状を自覚しにくい妊婦さんがほとんどで、妊娠健診で毎回行う血圧測定や尿検査によって発見されることが一般的です。
病態が悪化すると、重度の手足の浮腫や頭痛、目がチカチカする(眼華閃発:がんかせんぱつ)などの症状が現れることもあり、状況によっては入院管理を行う必要があります3)。
関連記事
2)治療法
治療は主に安静と入院が中心で、重症の高血圧に対してはけいれんを予防するためにお薬が使用されることもあります。しかし、この病気を根本的に治療する方法はまだ確立されていません。
また、急激に血圧を下げると赤ちゃんの状態が悪化する可能性があるため、降圧剤の使用は慎重に検討されます。妊娠を続けることが不適切だと判断された場合は、出産が最善の治療法とされています。実際ほとんどの場合、出産後に母親の症状が急速に改善するのです。そのため、緊急帝王切開が選択される場合もあります。
重症の場合は、出産後も高血圧や蛋白尿が持続することがあるため定期的なフォローが重要です。
関連記事
3.妊娠高血圧症候群の原因・なりやすい人とは?

妊娠高血圧症候群がなぜ起こるのか、そのメカニズムはまだはっきりとわかっていません。
しかし、妊娠高血圧症候群になりやすい人の特徴などはわかるようになってきました。以下になりやすいママの特徴4)について説明します。
1)ママ・妊婦さんが妊娠前からもっているもの
主にママの年齢、体重、遺伝的なもの、妊娠前から持っている病気などは妊娠高血圧症候群の発症に大きく影響します。
高齢出産
特に年齢が 40 歳以上の方はそれ未満の方に比べ 1.7 倍妊娠高血圧症候群になりやすいとされています。
関連記事
肥満
体格を示す指数であるBMI(body mass index)が、妊娠前に25以上ある場合は、正常体重の方に比べ約 2 倍(BMI が 30 以上の場合には約 3 倍)妊娠高血圧症候群になりやすいです。
関連記事
家族に高血圧・糖尿病の人がいる
遺伝的な因子として、ご家族に高血圧または糖尿病の方がいる場合には、いない場合に比べてそれぞれ約 2 倍、実母や実姉妹が妊娠高血圧腎症になったことがある場合にはそうでない場合に比べて約 3 倍妊娠高血圧症候群になりやすいことが知られています。
持病
妊婦さんがもともと持っている病気が影響することがあります。高血圧症では 11 倍、糖尿病では3倍、腎臓の病気では7倍、全身性エリテマトーデスなどの自己免疫性疾患では7倍、抗リン脂質抗体症候群では 10 倍ほど妊娠高血圧症候群になるという報告があります。
2)今回の妊娠がママ・妊婦さんに影響を与えるもの

妊娠前に何も問題がなくとも、今回の妊娠の影響で妊娠高血圧症候群になりやすい方がいます。
初産婦
今回が初めての出産の場合出産したことがある妊婦さんに比べに比べ約 3 倍妊娠高血圧症候群になりやすいことが知られています。
多胎妊娠
双子の赤ちゃんを妊娠した場合には 1 人の赤ちゃんを妊娠した場合に比べて約 2 倍妊娠高血圧症候群になりやすいです。
久々のお産をする経産婦
前の妊娠から今回の妊娠までの期間が 5 年以上空いた場合は、その間隔が 2年未満の妊婦さんに比べ約 2 倍、さらに初めてのお産の時に妊娠高血圧症候群を発症していた場合、
その次の妊娠では 2 倍発症しやすくなります。
不妊治療
生殖補助医療(不妊治療)によって妊娠した妊婦さんの場合には、妊娠高血圧症候群になりやすいという報告と変わらないという報告があります。
関連記事
4.妊娠高血圧症候群になるとどんなことが起きる?リスクとは?

妊娠高血圧症候群が重症化してしまうと、母子ともに命の危険がある病気を引き起こすことがあります。主なリスクを以下に説明します5)。
1)子癇
妊娠20週以降に初めてけいれん発作を経験し、てんかんや他のけいれんの原因とは異なる病態です。
子癇発作は妊娠中や分娩中、分娩後のどの時期でも発生する可能性があります。子癇が収まらない場合、母体だけでなく赤ちゃんの命も危険にさらされることがあり、場合によっては脳出血などの合併症が引き起こすこともあります。
2)HELLP(ヘルプ)症候群
妊娠後半期から分娩後にかけて発症しやすい疾患です。赤血球の破壊(溶血:Hemolysis)、肝臓の機能の悪化(肝逸脱酵素の上昇:Elevated Liver enzymes)、血小板の減少(Low Platelet)を起こす病態で、頭文字を取ってHELLP症候群といいます。
診断が遅れると致命的なダメージを受ける可能性が高く、多くの臓器が影響を受けます。この症候群の症状には、突然の上腹部痛や嘔気、嘔吐などがあります。そのため、急性胃炎などの内科的な疾患との区別が難しいことがあります
3)常位胎盤早期剥離
お腹の赤ちゃんに酸素や栄養を供給する胎盤が、何らかの原因で出産前に子宮から剥がれてしまう状態です。
胎盤が剥がれると、赤ちゃんは栄養や酸素を十分に受け取ることができなくなり、命に危険が及ぶことがあります。また、大量の出血を引き起こし、妊婦の死亡につながることもある病気です。主な症状は、出血、下腹部の痛み、腹筋の緊張、胎動減少ですが、自覚症状がない場合もあります。
関連記事
4)胎児発育不全・胎児機能不全
妊娠高血圧症候群、特に重症の場合、子宮や胎盤での血液の循環が悪くなり、これによって赤ちゃんが栄養不足や酸素不足になる可能性があります。
その結果、胎児の発育が阻害され(胎児発育不全)、低体重の赤ちゃん(低出生体重児)が生まれることもあります。
さらに、赤ちゃんが酸素不足になると胎児心拍に異常が生じやすくなり(胎児機能不全)、この場合はできるだけ早く赤ちゃんを取り出す必要があります(多くの場合、帝王切開が必要です)。最悪の場合、胎児が子宮内で死亡することもあります(子宮内胎児死亡)
5. 妊娠高血圧症候群を予防するためにできること

まずは「3. 妊娠高血圧症候群の原因・なりやすい人とは?」で挙げたように、自分がどの因子を持っているのかを確認しましょう。
自分がどれくらい妊娠高血圧症候群になりやすいのかを認識しておくことは、妊娠高血圧症候群を予防するためにもとても大切です。もちろん、あてはまる因子があったとしても必ず発症するというわけではありません。かかりつけの先生や助産師などと相談しながら、日頃から体調などに注意をして過ごしていきましょう。
また、妊娠高血圧症を予防するためには、塩分を控えた食事と体重コントロールを心がけることが大切です。
関連記事
最新の産婦人科診療ガイドラインでは、「運動」は妊娠高血圧症候群を予防する効果を期待できるとされていますが、根拠が不十分であるとされています。しかし、妊娠高血圧症候群になってしまったら運動はできないため、体重管理やストレス発散のためにも、運動を日常的に取り入れていくのがおすすめです。そして、母子の異常の早期発見につながるためにも、定期的に妊婦健診をしっかり受けてくださいね。
関連記事
まとめ:妊娠高血圧症候群はよくある合併症だが注意が必要
妊娠高血圧症候群はよく耳にする妊娠合併症ではありますが、重篤になってしまうと母子ともに命の危険が及ぶ病気です。妊娠中だけに関わらず、妊娠を希望するときから、また産後しばらくは、日頃の生活習慣などに気を付けてすごしていくことが大切です、もし、普段と何か違う、違和感があるなどの症状がある場合は妊婦健診をまたず、かかりつけの医師に相談してくださいね。
関連記事
安心・安全に出産を迎えるために、個別栄養相談、助産師外来、母親学級、マタニティビクスなど多種多様なメニューを設けております。

詳しくはこちら
ガーデンヒルズウィメンズクリニック 各種教室の案内
出典
1) 公益社団法人 日本産科婦人科学会ホームページ『妊娠高血圧症候群』
2) 国立研究開発法人 国立成育医療研究センターホームページ「妊娠と高血圧」
3) 公益社団法人 日本産科婦人科学会 公益社団法人 日本産婦人科医会『産婦人科診療ガイドライン―産科編 2020』
4) 一般社団法人 日本妊娠高血圧学会ホームページ「Q2:妊娠高血圧症候群になりやすいのはどんな人ですか?」
5) 国立研究開発法人 国立成育医療研究センターホームページ「妊娠高血圧症候群(HDP)」
この記事の監修
牛丸敬祥 医療法人 ガーデンヒルズウィメンズクリニック院長

経歴
- 昭和48年 国立長崎大学医学部卒業
- 長崎大学病院産婦人科入局。研修医、医員、助手、講師として勤務。
- 産婦人科医療を約13年間の研修。体外受精に関する卵巣のホルモンの電子顕微鏡的研究
- 医療圏組合五島中央病院産婦人科部長、国立病院 嬉野医療センター産婦人科部長
- 長崎市立長崎市民病院産婦人科医長、産科・婦人科うしまるレディースクリニック院長
- 産婦人科の他に麻酔科、小児科の医局での研修
- 産婦人科医になって51年、35,000例以上の出産、28,000例の硬膜外麻酔による無痛分娩を経験しています。











